担当:安田稔人
特徴:スポーツ選手に対しては保存療法に固執せず、必要に応じて手術療法を選択し、早期のスポーツ復帰を目指しています。当科では、以下の手術を中心に行っています。
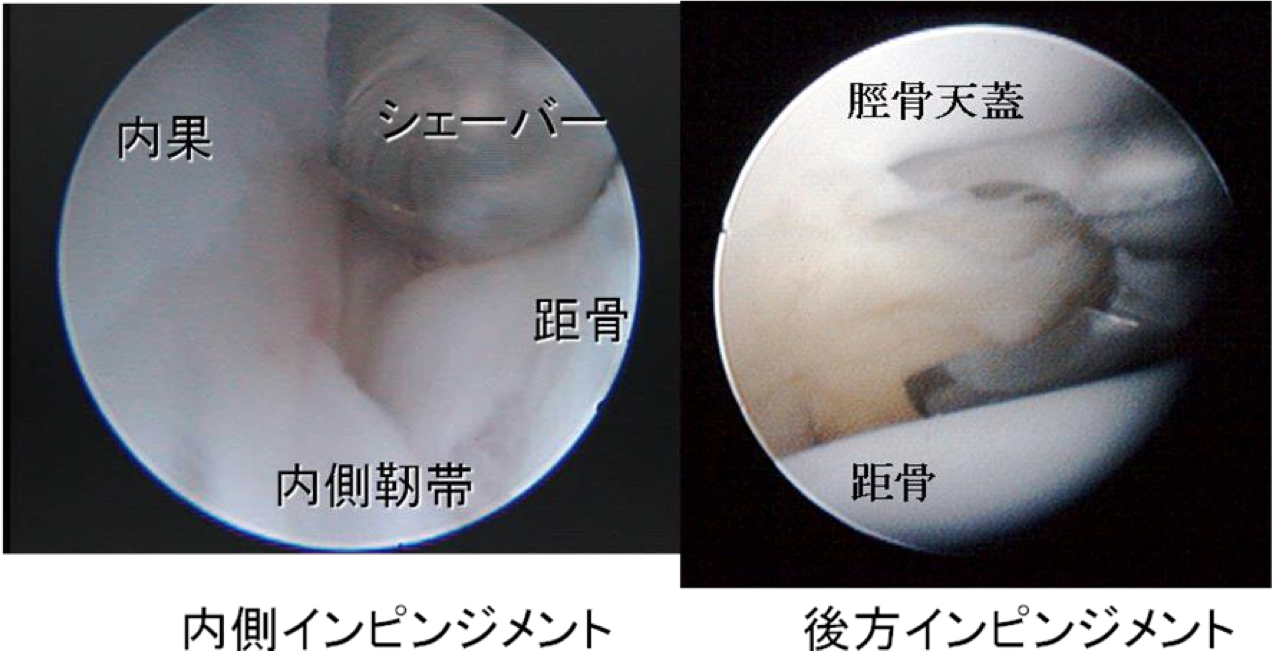
1. 足関節捻挫後遺症に対する手術療法
靭帯不全に対しては足関節内側・外側靭帯の再建術を行っています。靭帯のインピンジメントに対して、関節鏡視下に挟み込まれた靭帯の切除術を行っています。
2. 腓骨筋腱脱臼に対する解剖学的支帯修復術
新鮮および陳旧性腓骨筋腱脱臼に対する解剖学的支帯修復術の成績は概ね良好であり、術後約3か月でスポーツ復帰が可能です。
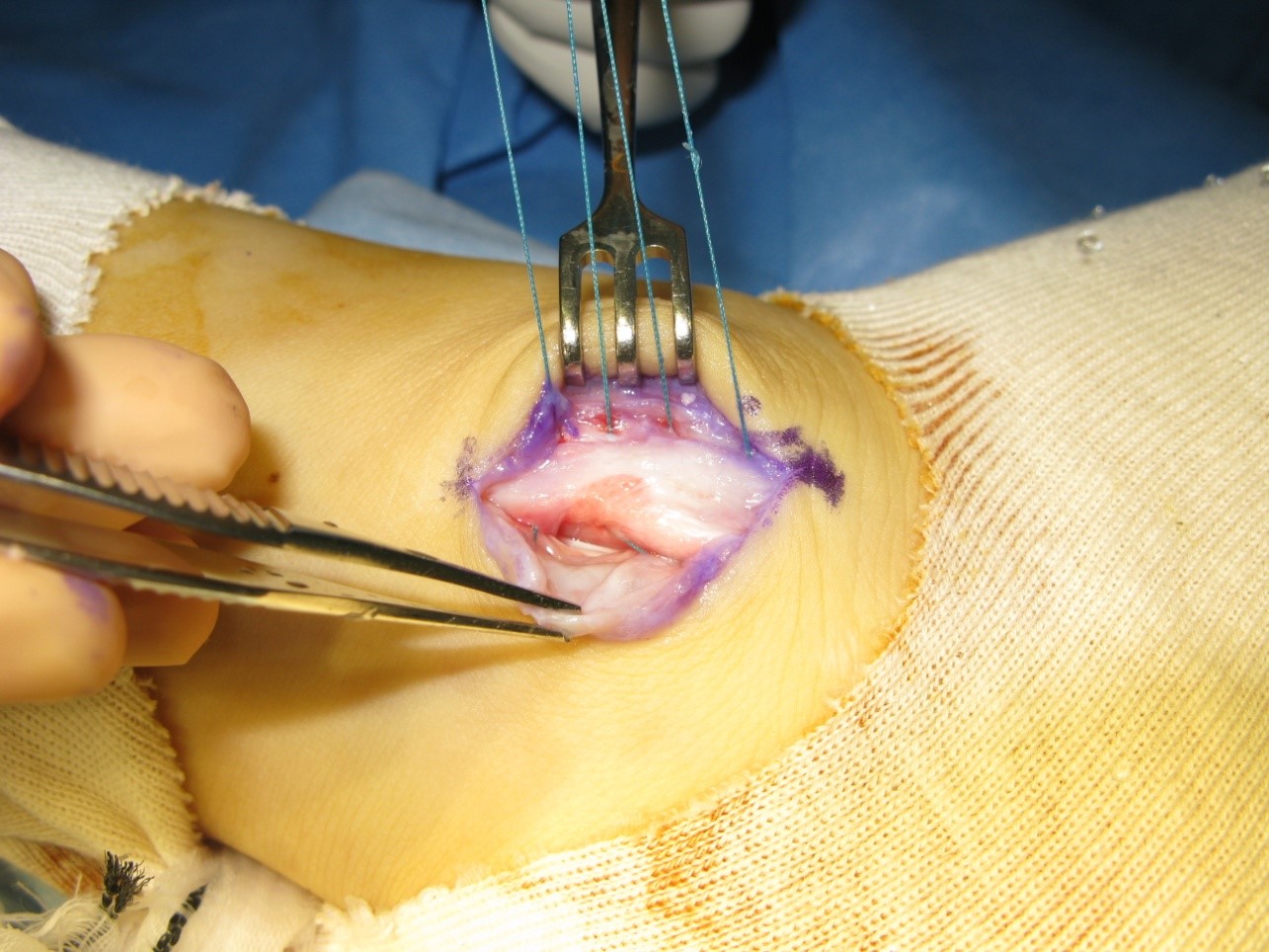
上腓骨筋支帯を腓骨後縁の付着部に骨孔を設けて縫合します
3. 足関節後方インピンジメント症候群(三角骨障害など)に対する鏡視下手術
当科では後方アプローチによる後足部内視鏡を行っています。
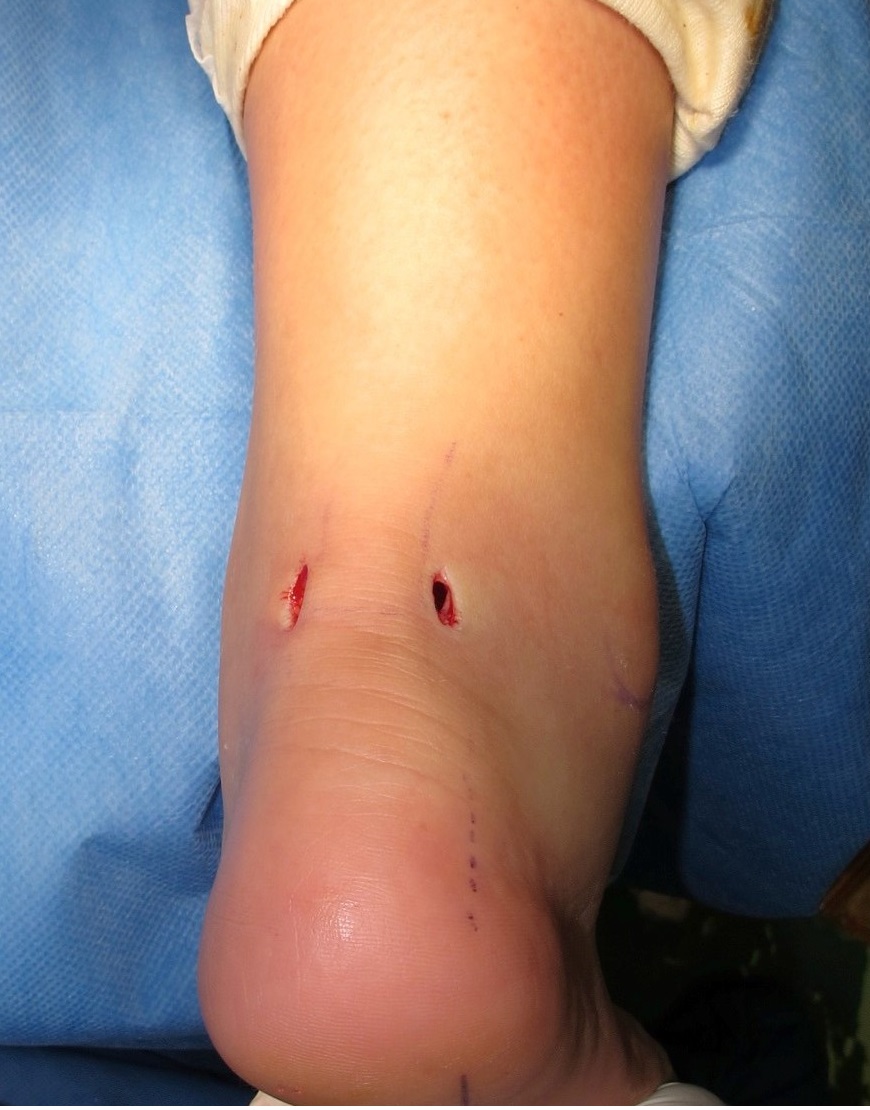
後方ポータル(2カ所)
4. 距骨離断性骨軟骨炎に対する関節鏡視下手術
小さな病巣(150mm2未満)に対しては関節鏡視下に病巣の切除と骨穿孔術を行います。約4か月でスポーツ復帰が可能です。
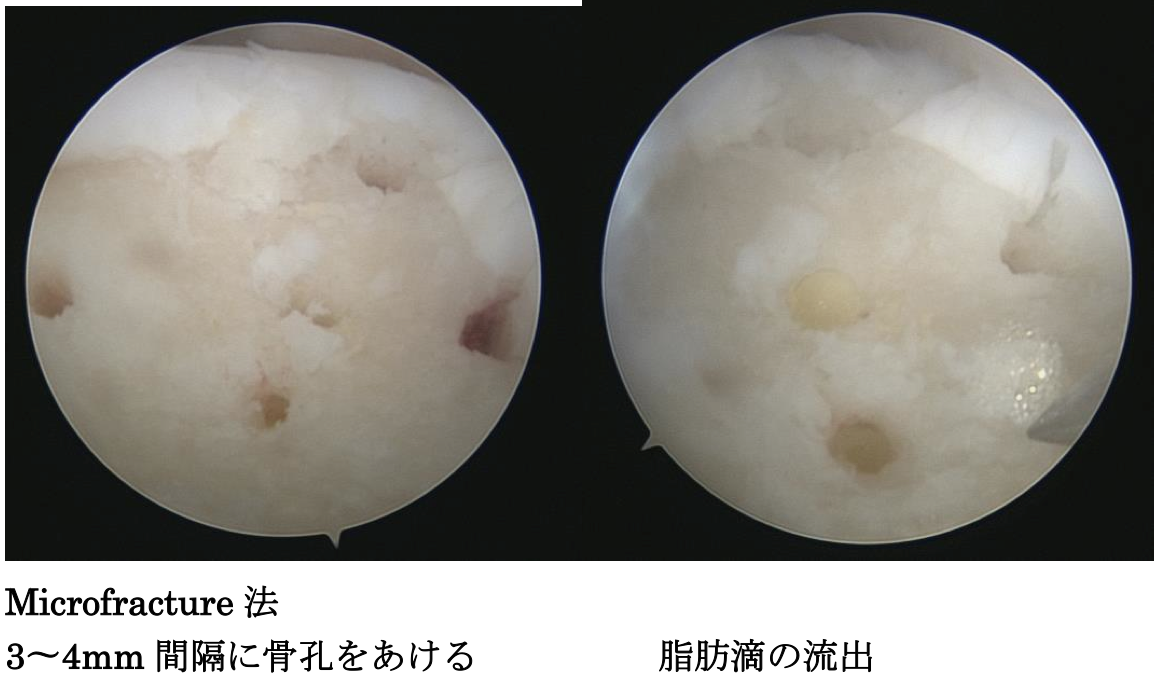
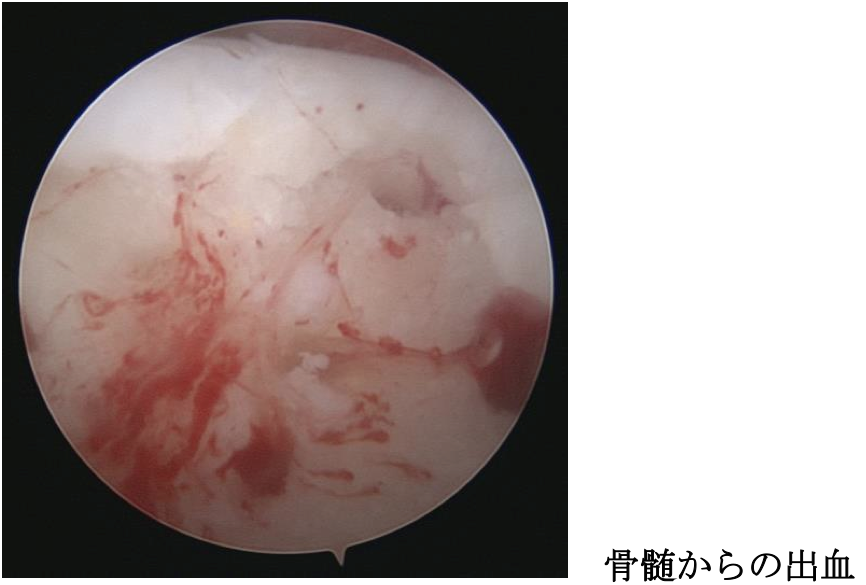
大きな病巣に対しては症例を選択して骨軟骨移植術も行っています。
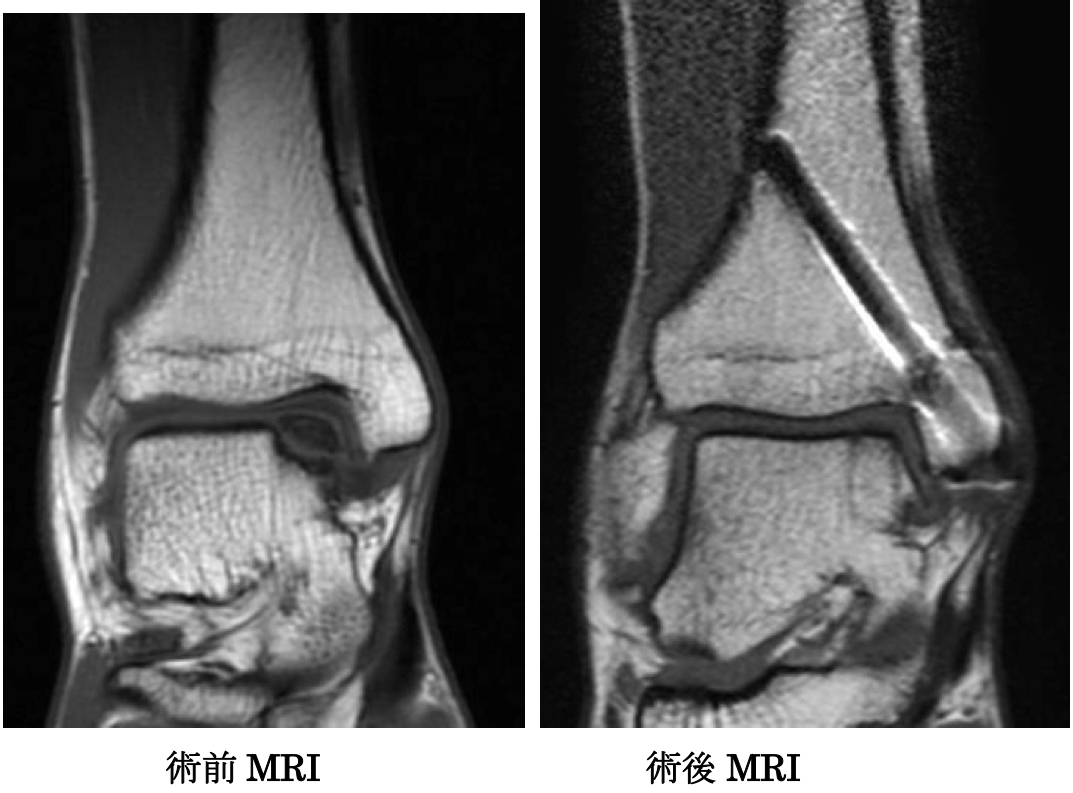
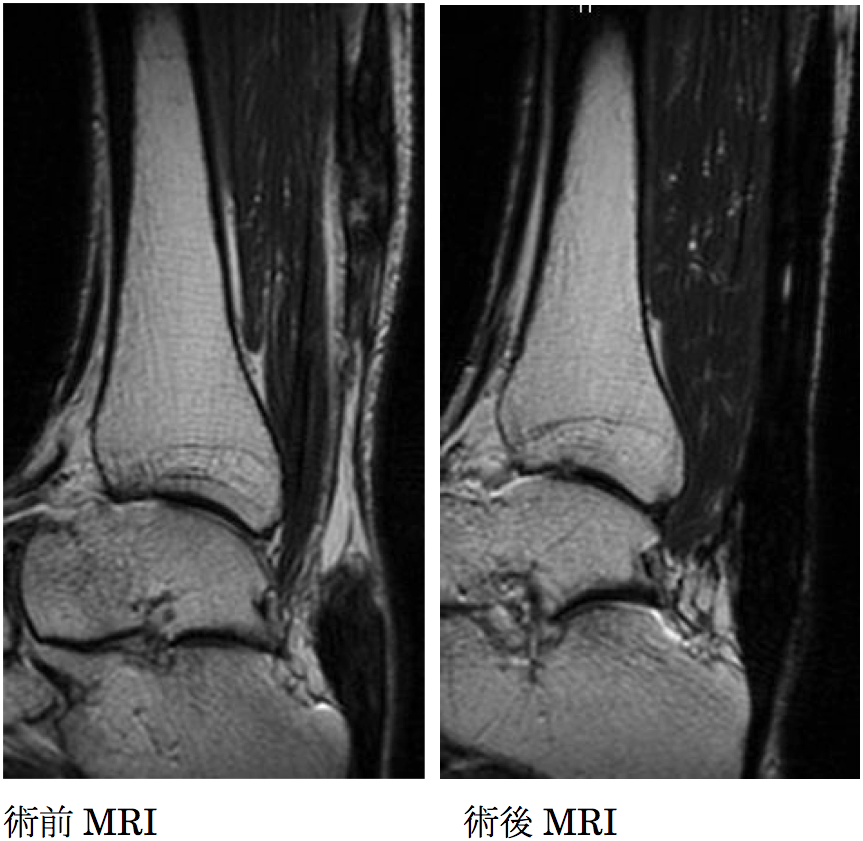
5. 陳旧性アキレス腱断裂に対する手術療法
陳旧性アキレス腱断裂に対して、当科で考案した瘢痕組織を用いた腱再建術を行っています。30例以上に本法を施行し、良好な成績を得ています。
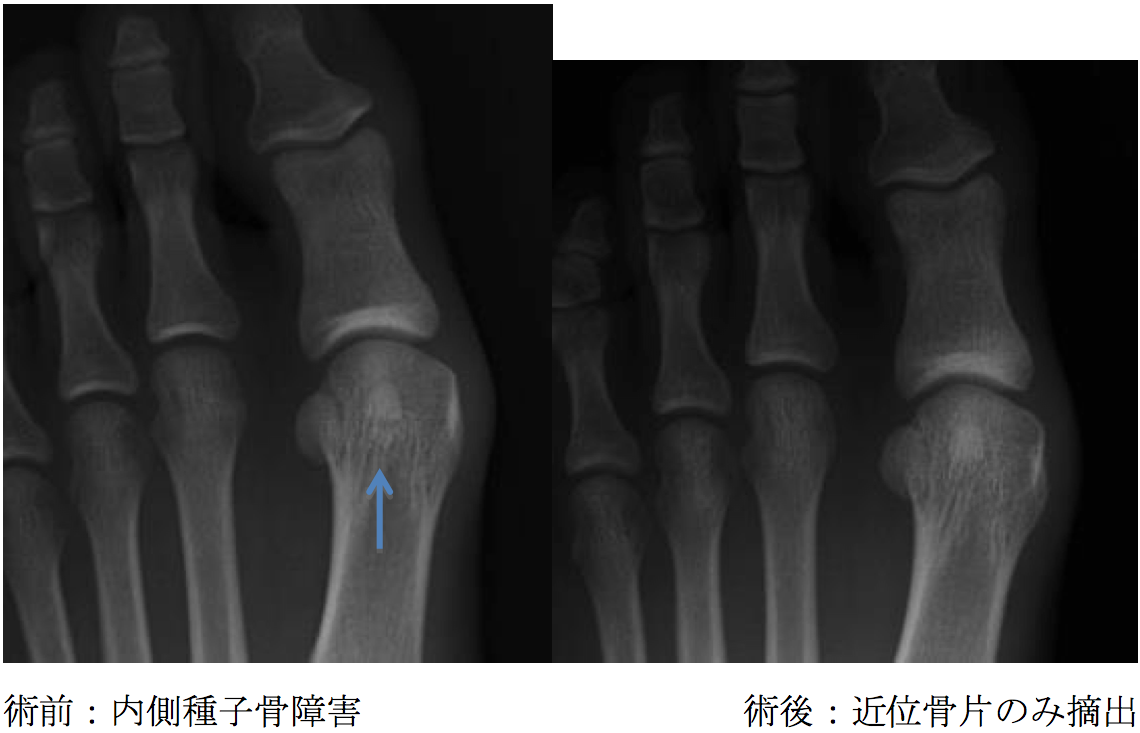
6. 足の種子骨・副骨障害に対する手術療法
母趾の種子骨障害に対して種子骨の部分切除術を行っています。約3か月でスポーツ復帰が可能です。
外脛骨障害に対しても手術により、3か月以内にスポーツ復帰可能です。
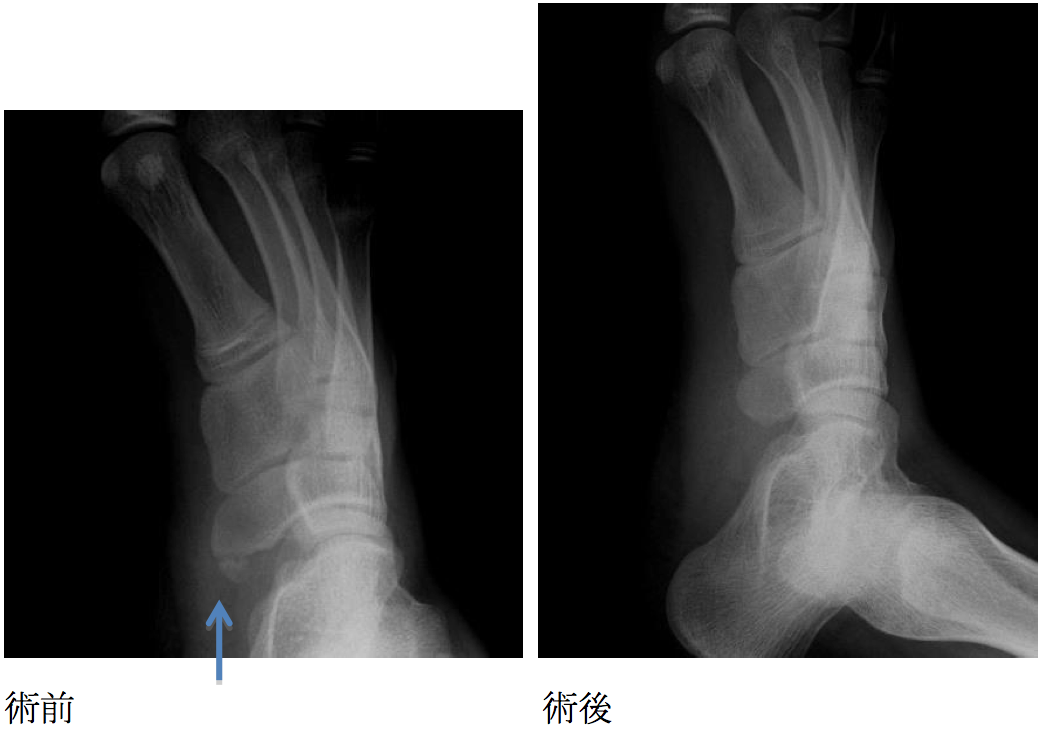
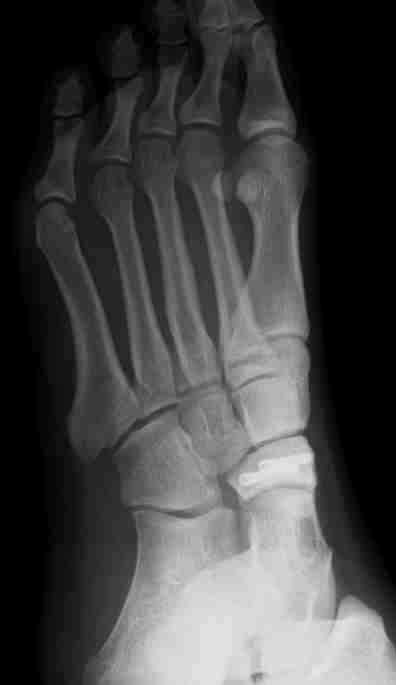
7. 足部の疲労骨折に対する手術療法
特殊な螺子を使用して強固に内固定し、外固定期間を短縮して早期のスポーツ復帰を目指します。内固定材料の抜去は不要です。
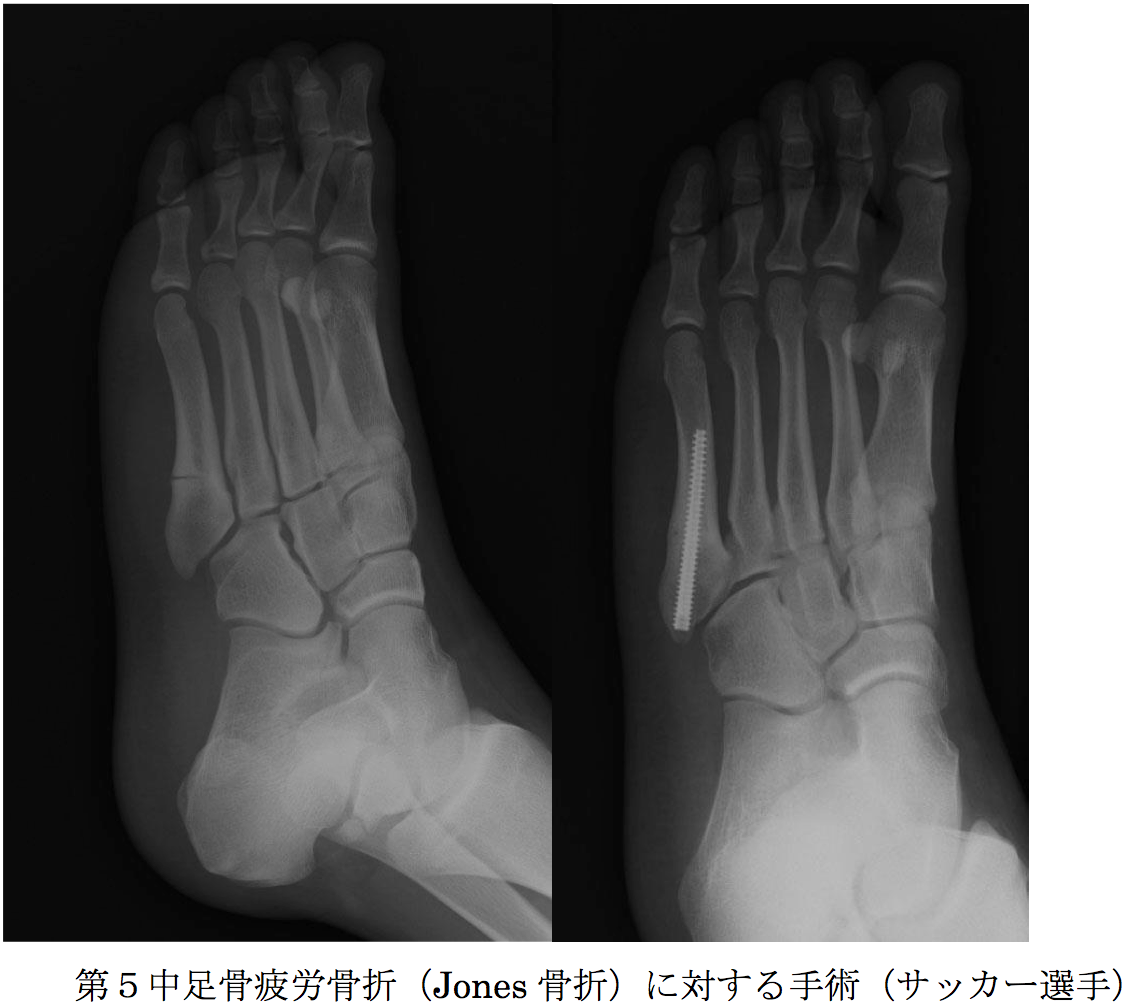
舟状骨疲労骨折例(バレーボール選手)
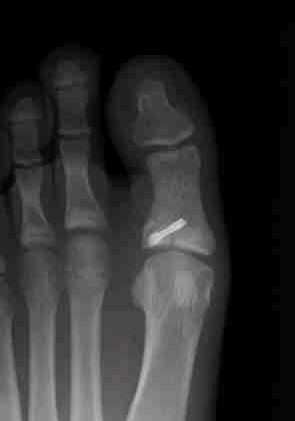
母趾基節骨疲労骨折例(サッカー選手)
膝 関節
担当:大槻周平
膝関節のスポーツ障害は、アスリートの選手生命を脅かすのみならず、その後の日常生活に悪影響を与え、変形性膝関節症へ進行することは知られています。このような悪循環を避けるため、患者様と手術内容や手術後の安静、そしてリハビリの重要性を十分に説明しながら、治療を進めていきます。
代表的な膝障害に対する治療を説明します。
●前十字靭帯(ACL)再建術
当院では、長い間半腱様筋腱と薄筋腱の4重束1ルート再建術(single root, 大腿骨側Endo button, 脛骨はpost screw固定と骨孔にinterference screwを追加)を行ってきましたが、回旋安定性の観点から、最近2重束2ルート再建術に変更しました。遺残靭帯は極力温存する処置を心がけております(図1)。また、前方不安定性の定量的評価にKNEELAX3を導入しました(図2)。精度の高い定量評価は術後成績のみならず、患者さんのスポーツ復帰レベルや再断裂予防などの指導につなげていくことができます。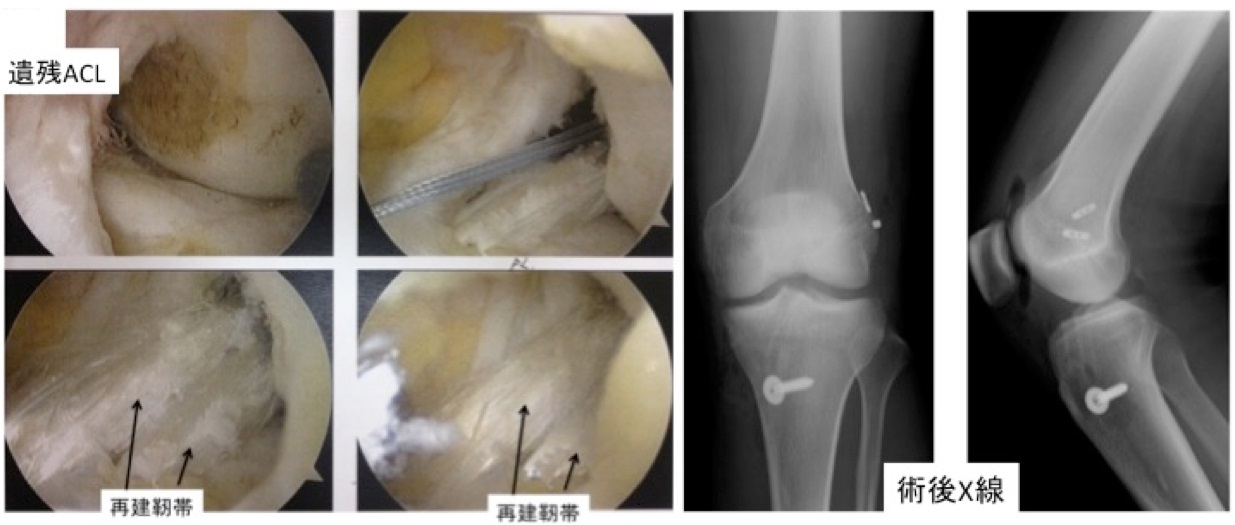
【図1. 二重束ACL再建術】
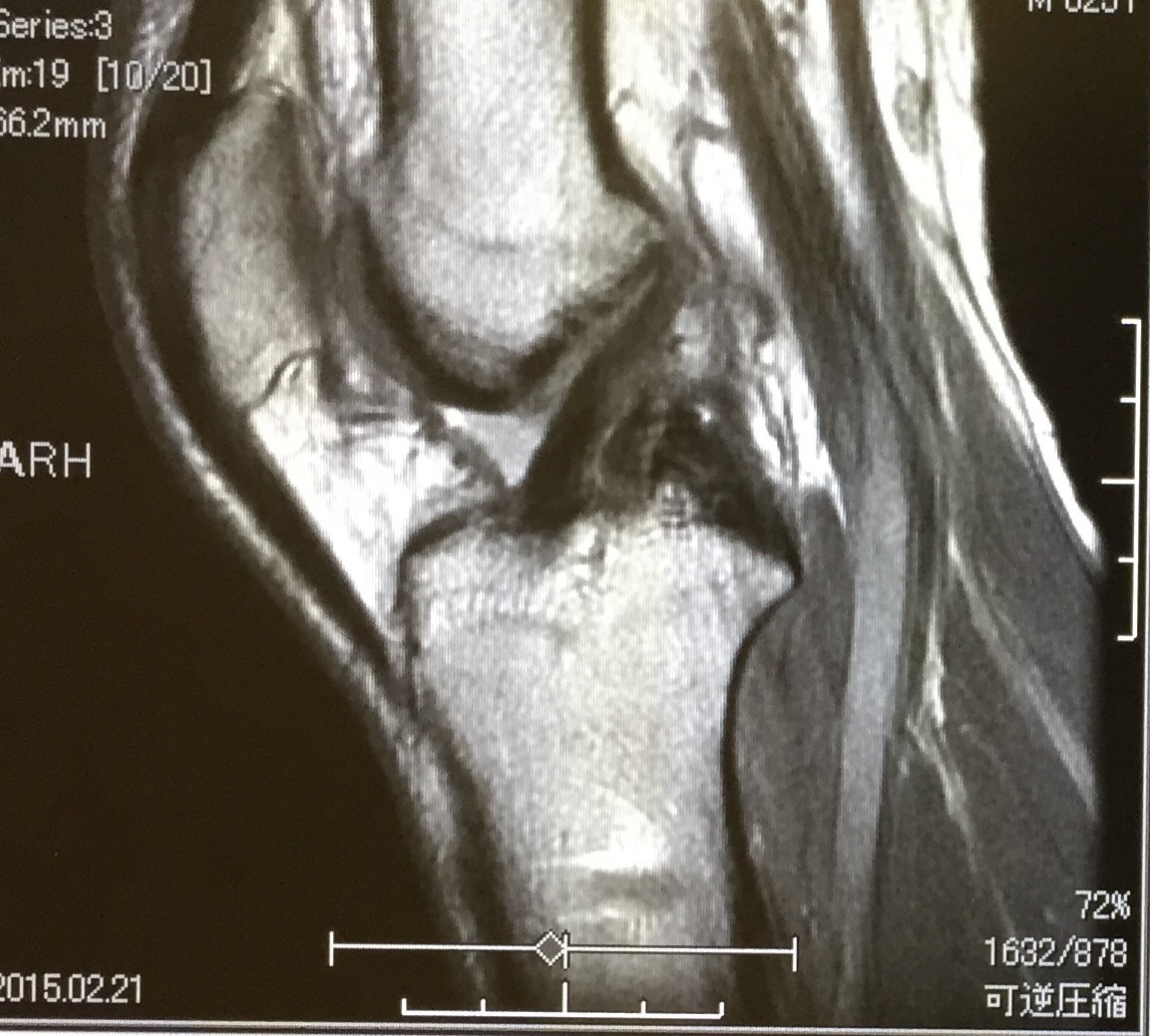
再建材料は半腱様筋腱と薄筋腱、大腿骨側はEndo button使用、脛骨側はfiber wireでKrackow stitch行い、post screw固定を行っています。術後6,12ヶ月でMRI撮影を行い経過観察を行います。
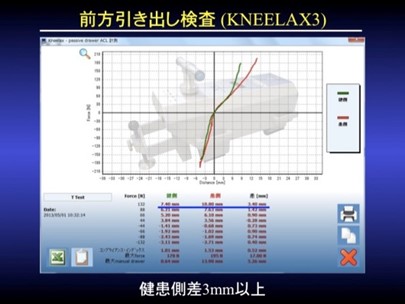
【図2. KNEELAX 3】
膝関節前後の動揺性をon timeで画面上に表示することができます。MRIなどでACL損傷ははっきりしないが膝の不安定性を感じるような場合、この検査によって膝の状態を客観的に評価できます。
文献
Hasegawa A, Otsuki S, D’Lima DD, Koziol J, Lotz MK. Histopathology of the human anterior cruciate ligament in aging and osteoarthritis. Arthritis Rheum, (63) 2012. Mar;64(3):696-704.
● 半月板損傷
半月板は膝関節内でクッションの役割をしています。損傷の程度にもよりますが、我々は縫合術を第一選択に行っております(図3)。一般的には50歳以上の方で損傷が起きた場合、加齢による自己修復能の低下や再断裂率(約15%)を理由に損傷部の部分切除が行われています。しかしながら、半月板はクッションであるため、切除して損傷部の症状は一過性に良くなっても変形性関節症や、骨壊死などが生じることが多数あります。そこで、我々は、患者様と相談しながらですが、縫合術の適応を拡大し半月板温存に可能な限り勤めております。
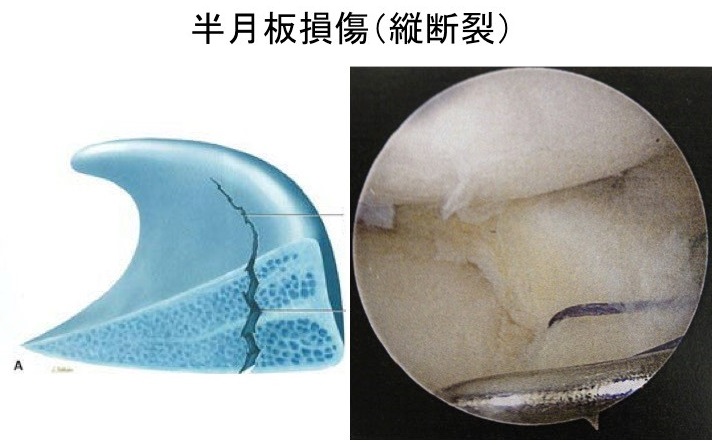
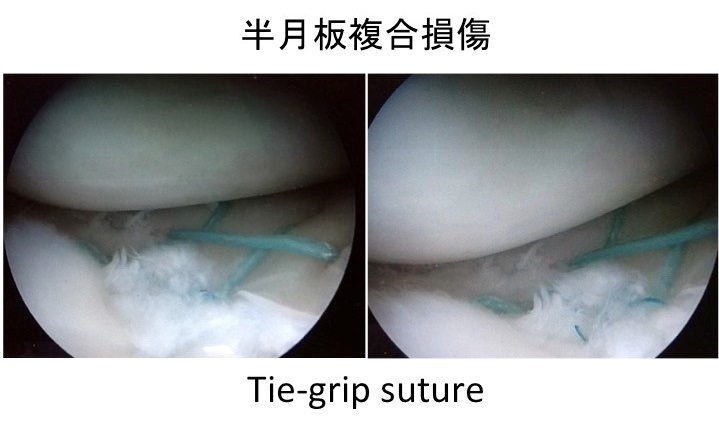
【図3. 半月板縫合】
関節鏡を見ながら可能な限り縫合します。
文献
1. Oda S, Otsuki S, Kurokawa Y, Hoshiyama Y, Nakajima M, Neo M. A new method for meniscus repair using type I collagen scaffold and infrapatellar fat pad.J Biomater Appl. 2015 Jan 28.
2. Pauli C, Grogan SP, Patil S, Otsuki S, Hasegawa A, Koziol J, Lotz MK, D'Lima DD. Macroscopic and histopathologic analysis of human knee menisci in aging and osteoarthritis. Osteoarthritis Cartilage. 2011.Sep;19(9);1132-41.
● 軟骨損傷
軟骨損傷は、半月板と同様に一度損傷すれば自己修復できないと認識され、一昔前は治療方法はありませんでした。
しかしながら、骨髄の中に軟骨へ分化できる細胞があることに注目した骨髄穿孔術や、比較的負担の少ない領域から自己軟骨を骨とともに筒状に採取してそれを損傷部位に移植する、骨軟骨柱移植(モザイクプラスティー)などが行われています(図4)。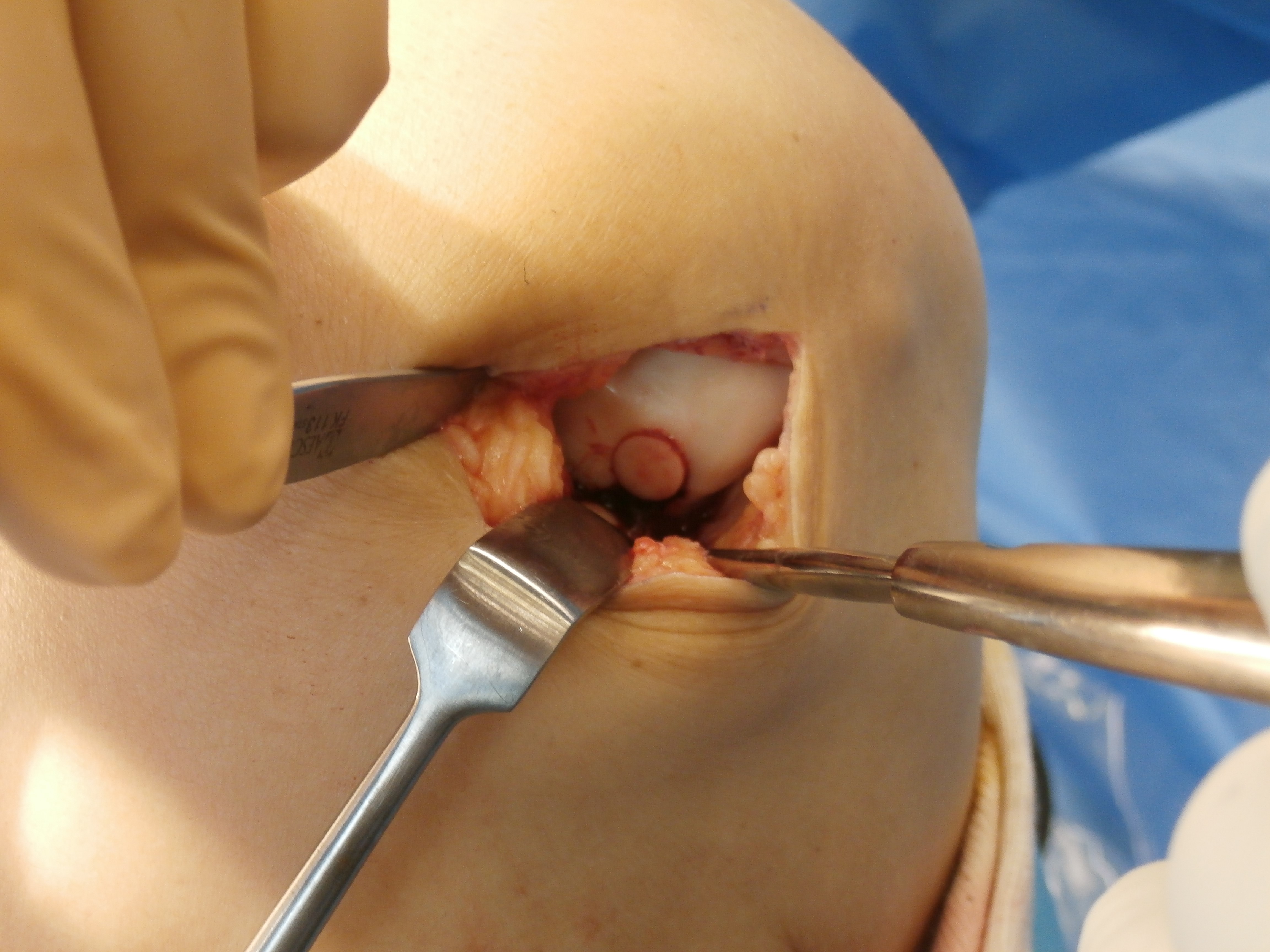
【図4】
また、近年では損傷領域が大きな場合、最近では自己軟骨細胞を一度採取して、コラーゲン材料内で増殖させ、自分の損傷軟骨部に戻す軟骨細胞培養移植(JACC)が保険適応となりました(図5)。当科でか術前MRIを参考に様々な治療法を考慮しながらベストな方法を提案し、最終的には関節鏡による状況確認で手術方法を決定していきます。
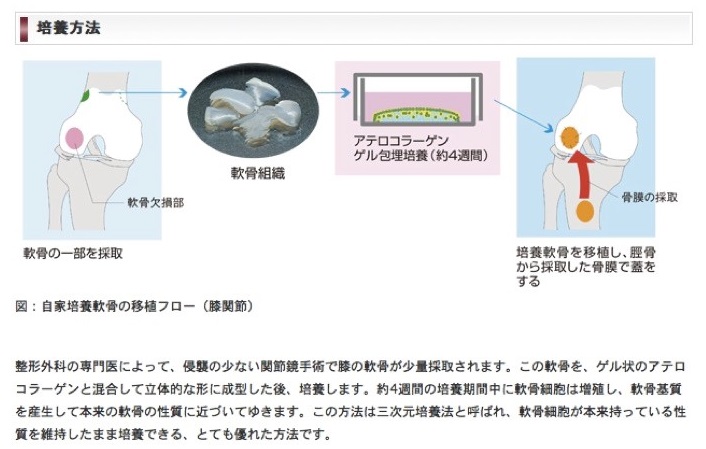
【図5】
JTECホームページより引用
文献
1. Otsuki S, Nakajima M, Lotz M, Kinoshita M. Hyaluronic Acid and Chondroitin Sulfate Content of Osteoarthritic Cartilage: Site-specific correlation with weight-bearing force based on femorotibial angle Measurement. J Orthop Res 2008 (26) 1194-8.
2. Otsuki S, Brinson D, Creighton L, Kinoshita M, D’Lima D, Lotz M. The impact of Glycosaminoglycan Loss on Chondrocyte Viability. Arthritis Rheum. 2008 (58) 1076-85.
3. Otsuki S, Taniguchi N, Grogan S, D’Lima D, Kinoshita M, Lotz M. Expression of Novel Extracellular Sulfatases Sulf-1 and Sulf-2 in Normal and Osteoarthritic Articular Cartilage. Arthritis Res Ther. 2008 R61.
4. Miyaki S, Nakasa T, Otsuki S, Grogan SP, Higashiyama R, Inoue A, Kato Y, Sato T, Lotz M, Asahara H. MicroRNA-140 is expressed in differentiated human articular chondrocytes and modulates IL-1 responses. Arthritis Rheum, 2009 (60) 2723-30.
5. Otsuki S, Grogan SP, Miyaki S, Kinoshita M, Asahara H, Lotz M. Tissue neogenesis and STRO-1 expression in immature and mature articular cartilage. J Orthop Res, 2010 (28) 96-102.
6. Caramés B, Taniguchi N, Otsuki S, Blanco FJ, Lotz M: Autophagy is a Protective Mechanism in Normal Cartilage and its Aging-related Loss is Linked with Cell Death and Osteoarthritis. Arthritis Rheum, 2010. Mar;62(3):791-801.
7. Miyaki S, Sato T, Inoue A, Otsuki S, Ito Y, Yokoyama S, Kato Y, Takemoto F, Nakasa T, Yamashita S,Takada S, Lotz MK, Ueno-Kudo H, and Asahara H. Targeted disruption of cartilage-specific microRNA140 promotes osteoarthritis-like pathology: Gene Dev, 2010. Jun 1;24(11):1173-85.
8. Otsuki S, Hanson SR, Miyaki S, Grogan SP, Asahara H, Kinoshita M, Lotz MK. Extracellular sulfatases support cartilage homeostasis by regulating BMP and FGF signaling pathways: Proc Natl Acad Sci U S A. 2010 Jun 1;107(22):10202-7
9. Lotz MK, Otsuki S, Grogan SP, D’Lima DD. Cartilage cell clusters: Arthritis & Rheum, Arthritis Rheum. 2010 Aug;62(8):2206-18. Review
10. Schelwies M, Brinson D, Otsuki S, Hong YH, Lotz MK, Wong CH, Hanson SR. Glucosamine-6-sulfamate analogues of heparan sulfate as inhibitors of endosulfatases. Chembiochem. 2010 Nov 22;11(17):2393-7.
● 反復性膝蓋骨脱臼
膝蓋大腿関節不安定症
膝蓋骨不安定症は若い女性に多く、膝蓋骨脱臼後に続いて膝関節不安定感が残存する場合があります。このような症例の多くは膝蓋骨が先天的に高い位置(高位)にあることで不安定症を引き起こすやすくなります。以前は内側膝蓋大腿靭帯(MPFL)の再建や脛骨粗面内方(前方)移動術などによる対応で良好な成績が示されましたが、近年、これらの手術における成績不良例が報告され、その不良例の多くにこの膝蓋骨高位がみられました。
そこで当科では、膝蓋骨を良肢位に整復することを念頭に、三次元脛骨粗面移動術という独自の方法で治療に当たっております(図6)。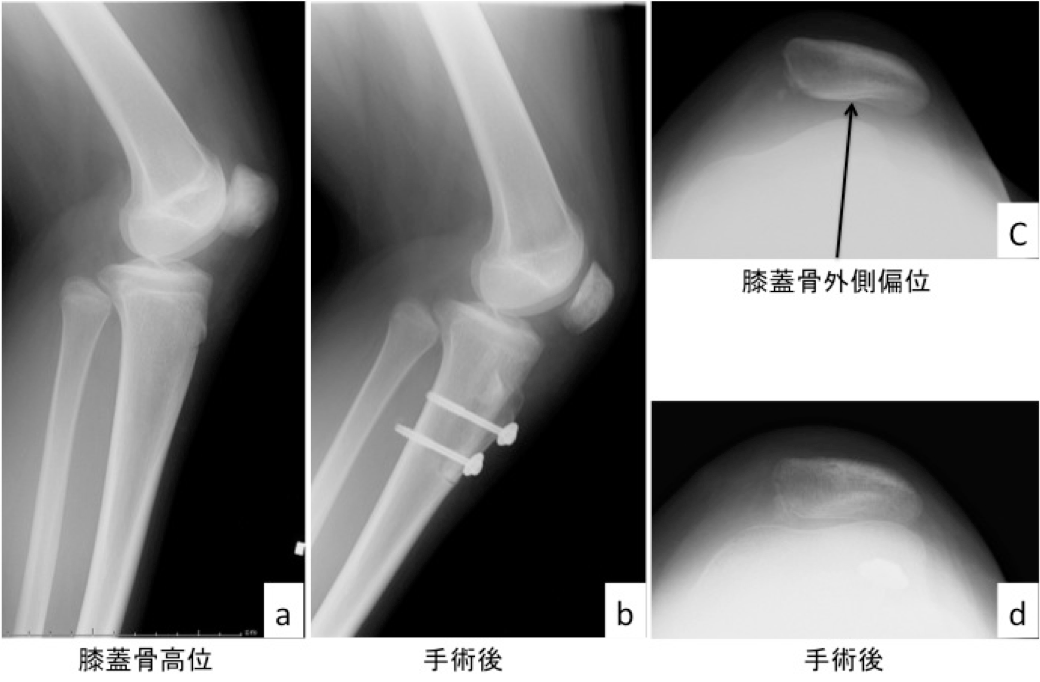
【図6】
これまで、脛骨粗面の下方移動は膝蓋大腿(PF)関節の関節症性変化を引き起こすため、禁忌とされてきましたが、脛骨粗面を前方に移動することでPF関節の圧力は減少し、関節症変化の発症を抑制することが期待できます。当科では、膝蓋骨高位を伴う亜脱臼例に対しては、脛骨粗面を内・下方に移動させると同時に前方にも移動させる三次元脛骨粗面移動術を行い、膝蓋骨の良好な整復位を獲得できるとともに、安定した膝関節が得られています。膝蓋骨不安定感や膝前面部痛でスポーツが満足にできない患者さんが本術式の適応かと考えます。加療を行わなければ、将来的には膝蓋大腿関節症が高確率でみられ、特に屈伸運動時の痛みが生じます。このような患者様は一度ご相談いただければと思います。
文献
1. Correlation between varus knee malalignment and patellofemoral osteoarthritis. Otsuki S, Nakajima M, Okamoto Y, Oda S, Hoshiyama Y, Iida G, Neo M. Knee Surg Sports Traumatol Arthrosc. 2014 Oct 2.
2. Otsuki S, Nakajima M, Oda S, Hoshiyama Y, Fujiwara K, Jotoku T, Neo M. Three-dimensional transfer of the tibial tuberosity for patellar instability with patella alta. J Orthop Sci. 2013. May, 18(3): 437-42.
3. 大槻周平、中島幹雄、根尾昌志. 膝蓋骨高位を伴う反復性膝蓋骨脱臼に対する手術的治療—三次元脛骨粗面移動術の治療成績- 別冊整形外科 2014.66:121-5.